【明報專訊】癌症研究新方向:立體定位放射治療與免疫治療結合應用(combined SBRT and immunotherapy)
癌症電療(或稱放射治療),傳統上認為屬於局部治療,針對指定位置的癌細胞,透過輻射破壞癌細胞的DNA。
然而,近年研究發現,電療不是局部治療。新的立體定位放射電療 (SBRT)以高劑量輻射打擊腫瘤,會同時刺激免疫系統釋放大量的免疫細胞,與免疫治療產生協同效應。
放射治療與免疫治療結合應用,將會是癌症研究一個重要方向。
(圖:yodiyim@iStockphoto)
協同效應——新的立體定位放射電療,不單能精準打擊原發腫瘤,同時又能刺激免疫系統加強狙擊已擴散的腫瘤,增強抗癌力量。
六旬翁患肝癌 不宜動手術
陳先生,60多歲,不煙不酒,剛退休,不幸罹患肝癌,確診時腫瘤達15公分,病情已屆末期,並已入侵膽管及附近肝門靜脈,因膽管閉塞,放入支架後情况短暫改善,但隨後病情急轉直下,肝功能反覆轉差。外科醫生認為不宜做手術及肝動脈栓塞化療(TACE),擔心風險太高,但用了傳統標靶藥,效果不太理想,轉介來看我。
病人身形略瘦削,臉色泛黃,但精神尚可,肝臟脹大引致右上腹隱隱作痛,胃口轉差,我建議以紓緩電療減輕不適。他的一對兒女問道:「我們也明白病情危重,傳統治療已無效,但仍望能盡力一試,在絕望中尋找曙光;我在網上讀了不少關於免疫治療於肝癌及其他癌症的最新資料,未知我爸爸能否在接受電療後採用免疫治療,雙管齊下?」
免疫治療拆穿癌魔詭計 重整免疫力
癌症免疫治療是當今腫瘤學上最炙手可熱的發展方向,原理是透過藥物重新激活自身的免疫機能控制癌症。我們的免疫系統負責抵禦各類細菌和病毒入侵,保護身體免受有害物質傷害。免疫系統中不同類別的免疫細胞,能夠識別外來入侵物,然後攻擊。醫學界早已發現免疫系統也具備消滅癌細胞的能力,奈何癌細胞異常聰明,能巧妙逃過免疫系統攻擊,於體內不斷增生發展,破壞患者的身體機能。直至近年,醫學界成功識破癌細胞的詭計,研發出新型藥物,釋放免疫細胞原有消滅癌細胞的能力。
在眾多癌症免疫治療當中,最多人談及的是免疫檢查站抑制劑(Checkpoint inhibitor)。PD-1(programmed cell death protein 1)是免疫細胞表面的蛋白質,負責調節免疫系統功能,令整個免疫系統恰如其分運作。然而當癌細胞表面的PD-L1配體,與免疫細胞的PD-1結合,便會抑制了免疫細胞的殺滅能力;情况恍如癌細胞喬裝成正常細胞,避過免疫細胞的監察。而免疫檢查站(PD-1)抑制劑的作用便是黏在免疫細胞PD-1之上,像保護罩般阻止癌細胞的PD-L1配體與PD-1接觸,令免疫細胞不再受癌細胞所欺騙,釋放其原有抗癌能力。
肺、腎、膀胱等癌症適用
臨牀研究已證實免疫檢查站抑制劑可用於治療黑色素瘤、肺癌、腎癌、膀胱癌、頭頸癌等癌症,但此療法並非適用於所有癌症患者,而且並非沒有副作用,常見的副作用包括:疲倦、腹瀉、皮疹/痕癢、食慾不振及肌肉疼痛;而罕見的嚴重副作用包括由免疫系統失調引起的肺炎、腸炎、肝炎及內分泌失調等。
精準打癌「順便」刺激免疫大軍
傳統放射治療(電療)殺死骨髓及血液中的免疫細胞,對自身免疫系統有抑制作用。但近年研究發現,新的立體定位放射電療(SBRT) (註),有刺激免疫系統的效果,主因有二,首先是SBRT透過影像導航(image-guidance)技術能精準打擊腫瘤,減少對骨髓及血液等免疫系統的破壞;其次是由於SBRT用高劑量的輻射打擊腫瘤,過程中會製造大量的腫瘤殘渣,從而刺激免疫系統釋放大量免疫細胞,並加強患者免疫細胞對癌細胞的辨認能力。
相信聰明的讀者必定會問,既然免疫療法及電療均能刺激患者的免疫系統,兩者能否雙劍合璧,攜手對抗癌魔呢?
電療「遠隔效應」 追蹤遠處腫瘤
大量基礎研究證實,電療能與免疫治療產生協同效應。傳統上認為電療是局部治療,透過輻射破壞癌細胞的DNA以滅癌,但效果只能針對輻射線的照射處;然而,電療另一種殺癌的方式卻較少人提及,叫作遠隔效應(Abscopal effect),若套用成語,就是隔山打牛。簡而言之,有遠處擴散的患者,接受了原發腫瘤的局部放射治療後,不單治療處腫瘤消融,那些沒有直接治療的遠端腫瘤也會跟着縮小或消失。背後原理是電療能刺激免疫系統,釋放免疫細胞去追蹤撲殺遠處的癌腫。遠隔效應本非放射治療的主流,但近年隨免疫治療大行其道,重新成為腫瘤界感興趣的話題,它的成效在黑色素瘤中效果最顯著,而腎細胞癌、肺癌也相繼有報告面世。對於免疫治療效果愈顯著的腫瘤,其在接受放射治療時出現遠隔效應的機會就愈高。
(作者提供)
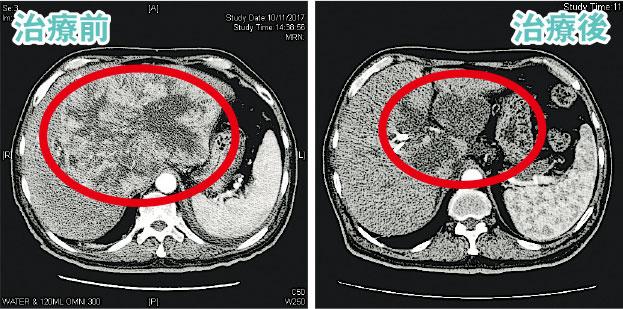
結合治療——接受電療及免疫療法後,病人的肝臟腫瘤(紅圈)大幅縮小,但由於這種結合療法仍屬研究階段,仍需進一步探討。
研究顯示 存活期延長逾倍
去年新英格蘭醫學雜誌New England Journal of Medicine發表的大型研究Pacific Trial,研究對象為第3期非小細胞肺癌患者。研究將病人分成兩組,分別為傳統治療法,即電療和化療;另一組是電療和化療外,再配合免疫療法。研究顯示,傳統組別完成療程後,患者的無惡化存活期僅約5.6個月;而免疫療法組別則大幅提升至16.8個月。
刺針Lancet Oncology同年亦有研究刊登,指出晚期肺癌病人接受免疫治療之餘,同時接受電療的話,比起沒有接受電療的對照組,其無惡化存活期及平均壽命亦顯著延長。這些研究結果都間接引證了電療及免疫療法的協同效應。
劑量、靶區大小有待研究
陳先生很幸運,在接受過電療及免疫療法後,肝臟腫瘤大幅度縮小(下圖),當他與我分享他們一家最近共度春節的點滴時,筆者也心存感恩。但在此強調,此屬個別案例,現階段SBRT與免疫療法的結合應用仍屬研究階段,其功效及安全度仍有待更多臨牀實驗去證實。很多疑問如:結合治療時電療及免疫療法的合適劑量、電療靶區的大小,或兩者在治療時間上的配合等,仍需進一步探討。但毫無疑問,放射治療與免疫治療結合應用將會是癌症研究一個重要方向。期望更多的研究結果能讓此療法普及應用,讓更多病人受惠。
文:蔣子樑醫生(香港大學臨牀腫瘤科臨牀助理教授)