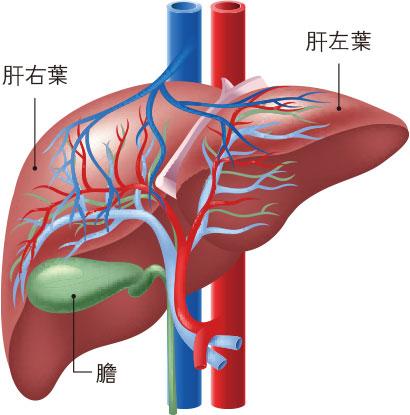
【明報專訊】肝癌是香港第三大癌症殺手。肝癌早中期沒有明顯病徵,及至出現上腹痛、茶色小便、黃疸等徵狀,已步入晚期。但只要找出乙型或丙型肝炎帶菌者,定期體檢,就能及早發現癌蹤,透過手術或消融治療根治。
(Natali_Mis@iStockphoto)
針對早中晚期肝癌,治療不斷改進。利用肝能再生的特性,如果剩餘肝不足者現在可以分階段切除腫瘤;而對付中期肝癌的動脈化療栓塞,是肝癌獨有的療法。晚期肝癌則有新的標靶藥出現,對華人的治療效果特別顯著。
早期:養肥左肝再切右肝
相對其他癌症,診斷肝癌比較容易,透過檢驗血液中的肝癌指標甲胎蛋白,和腹部超聲波偵測異常情况,再用電腦掃描、磁力共振掃描或正電子掃描確診。
近年肝癌手術切除安全性大大提高。另外,肝是可再生的器官,憑藉這特性,一些病人可接受分階段手術將癌腫切除。藥物方面,去年亦有新突破。除了已應用超過10年的第一代標靶藥物索拉非尼(Sorafenib),由日本研發的新標靶藥樂伐替尼(Lenvatinib),已於去年獲美國食品及藥物管理局(FDA)認可作為治療肝癌的一線標靶藥物,令晚期肝癌治療多一選擇。此外,免疫治療亦獲認可作為治療晚期肝癌。
醫治早期肝癌,手術切除是最理想的方法,不過正如上述,早期肝癌徵狀極不明顯,能夠經篩查及早發現的個案較少。只有兩成的肝癌患者可接受手術,而且患者的肝功能必須良好。如病人肝功能較差,但腫瘤小於5厘米,可接受消融治療,以熱能、冷凍或酒精注射等方法消滅癌腫瘤。
(Tigatelu@iStockphoto)
另外,肝臟移植也是早期肝癌治療的其一方法。如腫瘤小於5厘米,數量少過3粒,便可透過換肝根治肝癌。然而能換肝的病人極少,只有2%至3%,最大原因是輪候屍肝捐贈時間長,而肝癌生長迅速,平均3個月已可增大一倍,因此不少病人都等不及肝移植便已經步入中晚期。比較常見的做法是親友捐肝,捐肝者需切除三分之二的肝臟予受贈者,但肝再生能力強,因此不會影響捐贈者的肝功能。
分段開刀 減低肝衰竭風險
近年切除肝腫瘤有更進一步發展,就是利用肝能再生的特性,以分階段手法,令切除腫瘤後剩餘肝體積不足的早期肝癌患者亦能受惠。腫瘤生長在右肝的機會較大,如右肝腫瘤較大或因位置而須切除整個右肝,病人剩餘的左肝體積少於三成,將大大增加肝衰竭風險。
分階段手術就是先將病人的右肝門靜脈結紮,再利用超聲刀將左右肝分離,令門靜脈血液全流至左肝,約一星期便可「谷大」左肝至適合手術的大小,再進行第二階段右肝腫瘤切除手術。
(明報製圖)
中期:姑息性治療 動脈注射重火力殺癌
中期肝癌是腫瘤已擴散至左右兩邊肝臟或入侵肝內門靜脈或肝靜脈,但仍未擴散到肝外靜脈或其他器官。中期肝癌患者中,小部分肝功能良好的病人仍然可以做手術切除,但大部分已難以根治,只能以姑息治療延長生命及紓緩徵狀。中期肝癌姑息性治療包括經動脈化療栓塞,以及經動脈或體外放射治療。
堵塞血液供應 餓死癌魔
經動脈化療栓塞,就是在病人腹股溝處動脈插入導管至肝動脈,將化療藥物及栓塞物局部注入腫瘤。此法與其他癌症透過靜脈注射化療藥不同,可「集中火力」將藥物直接注射至肝腫瘤,殺死癌細胞。而堵塞物如明膠海綿顆粒可截斷腫瘤的血液供應,斷絕營養,餓死癌細胞。此法可說是治療肝癌的獨有方法,其他癌症很少採用。除了經動脈化療,也可以經動脈將放射同位素Y-90注入腫瘤以消滅癌細胞。
晚期:新標靶藥面世 療效更佳
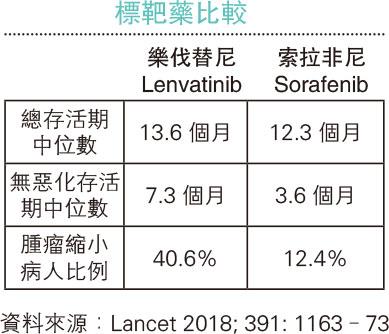
如肝癌已到晚期,即腫瘤已擴散至主門靜脈、下腔靜脈或其他器官,治療方法主要為標靶治療和免疫治療,以延長患者的壽命。標靶藥物可針對干擾、抑制癌細胞某些特異蛋白質,從而阻截腫瘤的細胞生長和血管生成信號。免疫治療則是透過改變身體的免疫運作,以自身免疫系統抑制腫瘤。美國FDA現在把標靶治療列為晚期肝癌病人一線療法,免疫治療為二線。以肝癌來說,病人對免疫治療的反應率約為兩成。除了上述兩種一線標靶藥和二線免疫治療外,還有另兩種新標靶藥亦已獲美國FDA批准,作為晚期肝癌二線治療。
(明報製圖)
過去10年,只有一種標靶藥物可供一線治療,至去年FDA認可樂伐替尼是治療肝癌的新一線標靶藥。醫學期刊《刺針》(The Lancet)刊登了全球21個地區有份參與的國際臨牀研究,包括香港瑪麗醫院,954名肝癌患者隨機分別接受樂伐替尼或索拉非尼,結果發現新藥效果更佳。
文:潘冬平(外科專科醫生、香港肝癌及腸胃癌基金會主席)
編輯:王翠麗
肝癌系列文章
- 早期肝癌常見7個徵狀 肝病患者口臭「肝臭」或肝臟響警號
- 【黃麴毒素】常見發霉花生小米穀物中 可致慢性中毒 肝硬化及肝癌元兇之一(瘤言情深)
- 中晚期肝癌不適合做手術 局部治療+藥物治療有效控制病情增存活率
- 【肝癌】醫生拆解四大迷思:不喝酒、無症狀即不會肝癌 九成患者帶乙肝病毒 早發現臨牀治癒率近八成
- 【肝癌】本港每年1800新症 僅三成適合手術 港大首創「先縮後除」腫瘤 兩年後存活率逾九成
- 中期肝癌有望根治 兩招夾擊 先縮後除
- 手術及新藥追擊肝癌 增療效及存活率
- 【肝癌】治療肝癌新轉機 微創手術、新藥物對付腫瘤見成效
- 【肝癌】激活免疫系統 K.O.肝癌 二線治療有效率升 副作用較少
- 【肝癌】研究新方向:走上一線對付晚期肝癌